CISTI EPATICHE

Le cisti epatiche semplici sono lesioni benigne contenenti liquido, rivestite da un sottile epitelio, molto frequenti nella popolazione generale e spesso riscontrate incidentalmente durante ecografia, TC o risonanza eseguite per altri motivi. Nella maggior parte dei casi sono singole, piccole, asintomatiche e non richiedono alcun trattamento.
È importante distinguere le cisti semplici da altre lesioni cistiche del fegato, come cisti infette, cisti emorragiche, neoplasie cistiche mucinose, malattie parassitarie o malattie cistiche multiple. Quando l’aspetto radiologico è tipico, la cisti semplice ha un comportamento del tutto benigno e non presenta rischio di trasformazione maligna.

Le cisti epatiche semplici sono generalmente congenite e derivano da alterazioni dello sviluppo dei piccoli dotti biliari. Nella maggior parte dei pazienti restano stabili per anni e non causano alcun disturbo. La loro frequenza aumenta con l’età e sono più spesso osservate nelle donne.
Quando i sintomi sono presenti, dipendono soprattutto dalle dimensioni o dalla sede della cisti. I pazienti possono riferire senso di peso, fastidio addominale, sazietà precoce, gonfiore o, più raramente, dolore. Le cisti di grandi dimensioni possono inoltre complicarsi con sanguinamento intracistico, infezione, rottura o compressione delle vie biliari e degli organi adiacenti, anche se si tratta complessivamente di evenienze non frequenti.
Nei pazienti con cisti multiple o fegato policistico, il quadro clinico può essere diverso e più complesso; in questi casi la gestione deve essere personalizzata.
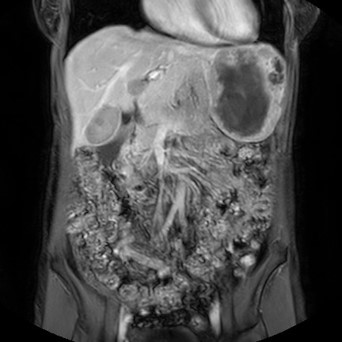
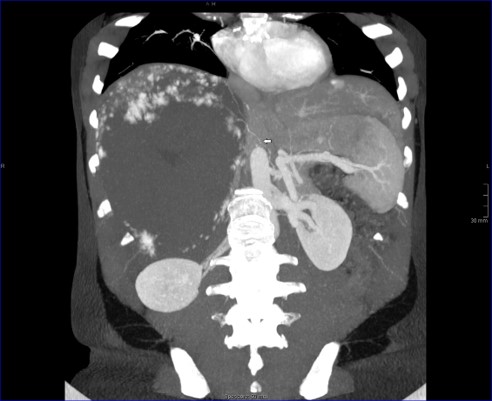
La diagnosi è soprattutto ecografica. Una cisti epatica semplice appare come una lesione anechogena, ben delimitata, a pareti sottili, senza setti né noduli interni, con tipico rinforzo di parete posteriore. Quando questi elementi sono presenti, l’ecografia è spesso sufficiente per la diagnosi.
Se la cisti presenta aspetti atipici — ad esempio contenuto non completamente limpido, setti, pareti ispessite, calcificazioni o noduli murali — è necessario approfondire con TC o RM con contrasto per escludere altre lesioni cistiche più complesse. Proprio questo passaggio è fondamentale per distinguere una semplice cisti da un cistoadenoma o da altre patologie cistiche.
In caso di cisti tipica e asintomatica, non sono necessari ulteriori esami invasivi.
Le cisti epatiche semplici asintomatiche non richiedono trattamento. Anche il follow-up routinario non è generalmente necessario quando la diagnosi è certa e l’aspetto radiologico è tipico.
Il trattamento viene considerato nei pazienti sintomatici o in presenza di complicanze. In questi casi, l’obiettivo è ridurre il volume della cisti e alleviare i sintomi. Il semplice drenaggio o la sola aspirazione non rappresentano un trattamento definitivo e devono essere evitati perché associati a elevata probabilità di recidiva. La fenestrazione laparoscopica rappresenta oggi il trattamento di riferimento in molti pazienti sintomatici.
Nei casi più complessi, ad esempio con cisti profonde, recidive, complicanze o sospetto diagnostico, può essere necessario un approccio chirurgico diverso. La scelta dipende da sede, dimensioni, sintomi e certezza diagnostica.
È consigliabile una valutazione in un centro esperto di patologia epatica quando:
- la cisti presenta setti, pareti ispessite, calcificazioni o noduli murali;
- vi è crescita significativa nel tempo;
- sono presenti dolore, senso di peso, sazietà precoce o altri sintomi persistenti;
- vi è il sospetto di infezione, sanguinamento intracistico o compressione biliare;
- si tratta di una cisti di grandi dimensioni;
- è necessario distinguere una cisti semplice da altre lesioni cistiche complesse;
- il paziente presenta cisti multiple o un quadro compatibile con malattia policistica;
- si sta valutando un trattamento interventistico o chirurgico.